
ภาวะปวดท้องน้อยเรื้อรังในสตรี
ภาวะปวดท้องน้อยเรื้อรังในสตรี (Chronic pelvic pain) คืออาการปวดท้องน้อยที่เกิดจากอวัยวะในอุ้งเชิงกราน นานเกิน 6 เดือน (อวัยวะในอุ้งเชิงกรานได้แก่ ช่องคลอด ปากมดลูก มดลูก กระเพาะปัสสาวะ ท่อปัสสาวะ ลำไส้ใหญ่ส่วนปลาย และ กล้ามเนื้อ) อาการปวดอาจต่อเนื่อง เป็นพัก ๆ หรือ เป็น ๆ หาย ๆ บางครั้งอาจสัมพันธ์กับรอบประจำเดือน มื้ออาหาร การปัสสาวะ หรือเพศสัมพันธ์
ความสำคัญของภาวะนี้ในระยะยาวอาจนำไปสู่ความวิตกกังวล หวาดกลัว ความเครียด ซึ่งส่งผลต่อการทำงาน การเรียน ครอบครัวและการดำเนินชีวิตประจำวันได้ จึงมีความสำคัญที่ควรได้รับการวินิจฉัย และดูแลรักษาอย่างถูกวิธีโดยสหสาขาวิชาชีพ
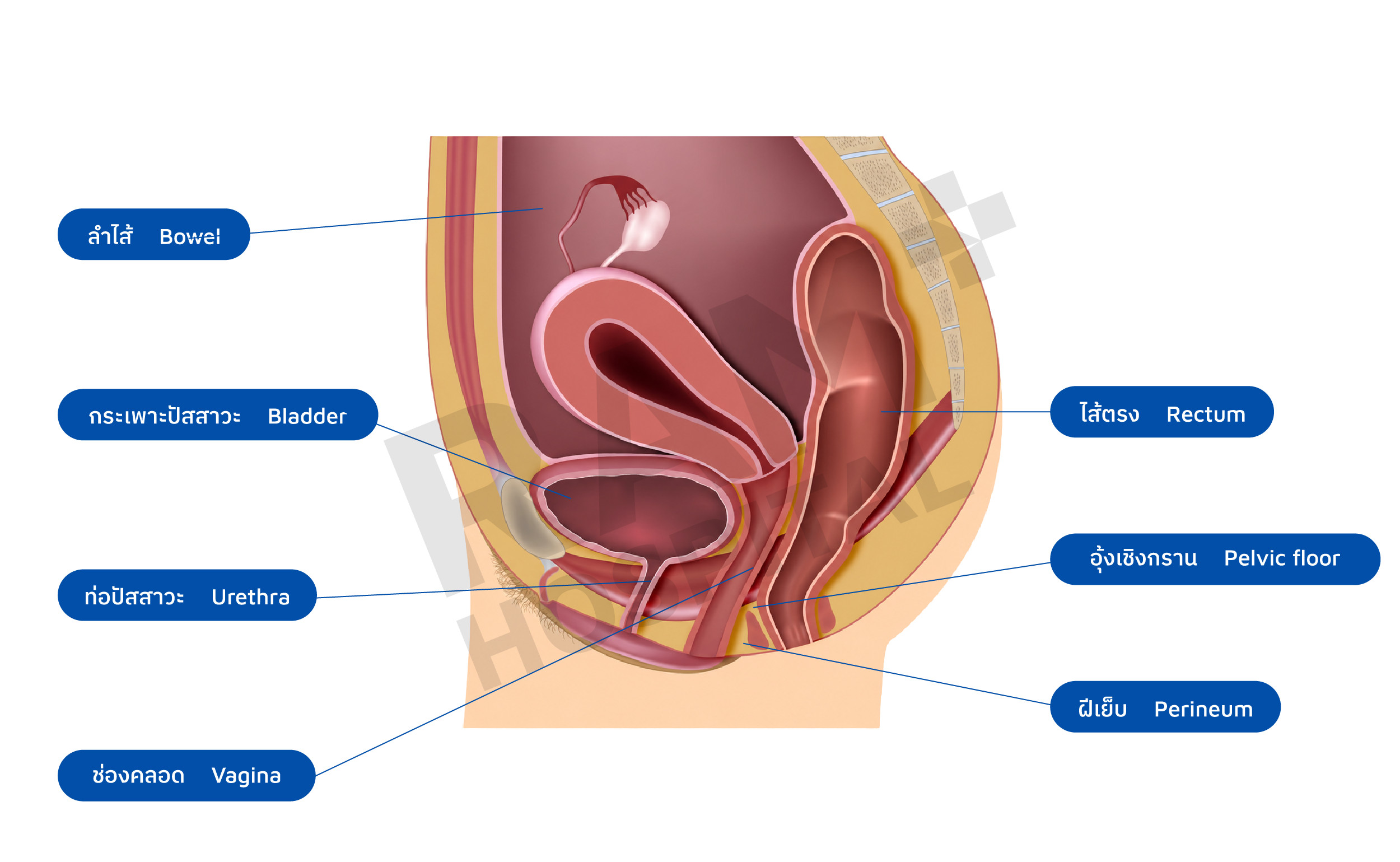
สาเหตุภาวะปวดท้องน้อยเรื้อรังในสตรี ?
1. อวัยวะภายใน (Visceral etiology)
- โรคทางนรีเวช ได้แก่ โรคเยื่อบุโพรงมดลูกเจริญผิดที่ ก้อนเนื้องอกที่ปีกมดลูก การติดเชื้ออักเสบในอุ้งเชิงกราน เนื้องอกมดลูก พังผืดในอุ้งเชิงกราน เป็นต้น
- โรคทางระบบทางเดินอาหาร ได้แก่ โรคลำไส้แปรปรวน (IBS) ลำไส้อักเสบ มะเร็งลำไส้ใหญ่ โรคถุงผนังลำไส้อักเสบ เป็นต้น
- โรคทางระบบทางเดินปัสสาวะ ได้แก่ มะเร็งกระเพาะปัสสาวะ การอักเสบหรือภาวะแทรกซ้อนทางเดินปัสสาวะ กลุ่มอาการโรคปวดกระเพาะปัสสาวะ
2. ระบบกระดูกและกล้ามเนื้อ (Neuromusculoskeletal)
- โรคไฟโบรมัยอัลเจีย (Fibromyalgia)
- อาการปวดกล้ามเนื้อเรื้อรัง
- โรคที่เกิดจากการทรงท่าที่ผิด (Postural syndrome)
- กลุ่มอาการปวดผนังหน้าท้อง (Abdominal wall syndrome)
3. ภาวะจิตสังคม (Psychosocial)
- การถูกล่วงละเมิดทางร่างกาย อารมณ์ หรือทางเพศ
- ภาวะซึมเศร้า ภาวะวิตกกังวล
- ภาวะโซมาติก (Somatic symptom disorder)
- โรคที่เกิดจากการใช้ยาเสพติด
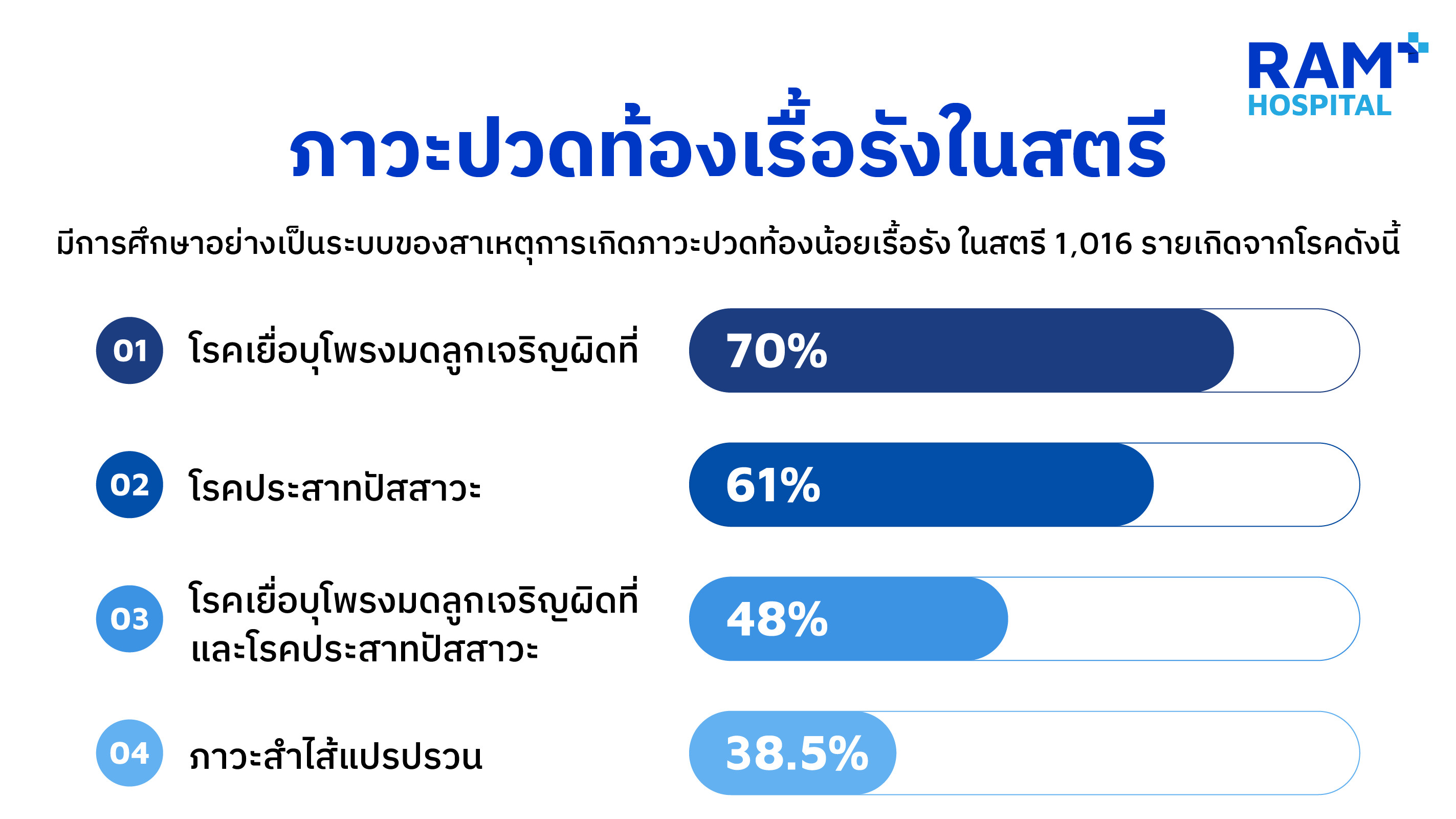
ความชุกของภาวะปวดท้องน้อยเรื้อรังในสตรีประมาณ 20%-60%4-7 มีการศึกษาอย่างเป็นระบบ (Systematic Review) ในสตรี 1,016รายพบว่า สาเหตุเกิดจากโรคเยื่อบุโพรงมดลูกเจริญผิดที่ (Endometriosis) 70% โรคประสาทปัสสาวะ (Bladder Pain Syndrome) 61% และพบทั้งสองภาวะร่วมกันถึง 48%8 บางรายงานพบภาวะลำไส้แปรปรวนได้ 38.5%9
การวินิจฉัยสาเหตุของภาวะปวดท้องน้อยเรื้อรังในสตรี
เนื่องจากเป็นภาวะที่อาจพบสาเหตุหลายอย่างร่วมกันได้ จึงเป็นความยากที่จะให้การวินิจฉัยในครั้งแรก ผูัป่วยควรมาติดตามสม่ำเสมอ ดังนั้นการซักประวัติ ตรวจร่างกาย และการส่งตรวจจึงมีความสำคัญ รวมถึงการรักษาโดยทีมสหวิชาชีพร่วมกัน
ประวัติที่สำคัญที่ผู้ป่วยควรบันทึกมา
- ตำแหน่งปวด ระยะเวลาเริ่มปวด
- สิ่งกระตุ้นอาการปวด และสิ่งบรรเทาอาการปวด
- อาการปวดร้าวตำแหน่งอื่น มีความสัมพันธ์กับรอบเดือน
- การมีเพศสัมพันธ์
- มื้ออาหาร การขับถ่าย
- ระบบทางเดินปัสสาวะ
- การออกแรง ท่าทาง เช่น ยกของ ออกกำลังกาย การทำงาน
สัญญานอันตรายที่ควรรีบมาพบแพทย์
- มีเลือดออกหลังมีเพศสัมพันธ์
- เลือดออกผิดปกติในสตรีอายุเกิน 40 ปี
- มีเลือดออกหรือเริ่มปวดหลังวัยหมดประจำเดือน
- มีภาวะน้ำหนักลดโดยไม่ทราบสาเหตุ
- คลำพบก้อนในอุ้งเชิงกรานหรือลำไส้
- มีเลือดออกทางทวารหนัก หรือมีปัสสาวะเป็นเลือด
สิ่งที่แพทย์จะตรวจและพิจารณา
การตรวจภายใน และส่งตรวจทางห้องปฎิบัติการเบื้องต้น ได้แก่
- การตรวจปัสสาวะ (Urine analysis)
- การตรวจหาโรคติดเชื้อทางเพศสัมพันธ์ (STI)
- การเก็บเนื้อเยื่อส่งตรวจ
- การทำอัลตร้าซาวด์ หรือเอกซเรย์ ช่องท้องล่าง
- การทำเอกซเรย์คอมพิวเตอร์
- การส่องกล้องลำไส้ (Colonoscope)
- การส่องกล้องทางเดินปัสสาวะ (Cystoscope)
- การส่องกล้องวินิจฉัยช่องท้อง (Diagnostic laparoscope)

การรักษาภาวะปวดท้องน้อยเรื้อรังในสตรี
เป้าหมายของการรักษาคือ การบรรเทาอาการปวด ให้ผู้ป่วยสามารถกลับมามีคุณภาพชีวิตที่ดีขึ้น เนื่องจากภาวะปวดท้องน้อยเรื้อรังอาจเกิดจากหลายปัจจัย ดังนั้นการรักษาจึงมีหลายวิธี
- การให้ยาแก้ปวด
- การทำกายภาพบำบัด
- การผ่าตัด (Laparoscopic adhesiolysis)
- การบำบัดทางความคิดและพฤติกรรม (CBT: Cognitive Behavioral Therapy)
- การบำบัดทางเพศ (Sex therapy)
 หากปวดรุนแรงเป็นเวลานาน ไม่ควรปล่อยทิ้งไว้เพียงคิดว่าเป็นภาวะปกติของผู้หญิง แนะนำให้พบแพทย์เพื่อทำการรักษา การรักษาขึ้นอยู่กับแพทย์วินิจฉัย
หากปวดรุนแรงเป็นเวลานาน ไม่ควรปล่อยทิ้งไว้เพียงคิดว่าเป็นภาวะปกติของผู้หญิง แนะนำให้พบแพทย์เพื่อทำการรักษา การรักษาขึ้นอยู่กับแพทย์วินิจฉัย
เอกสารอ้างอิง
- Chronic Pelvic Pain: ACOG Practice Bulletin, Number 218. Obstet Gynecol. 2020. Mar;135(3):e98-e109
- Engeler DS, Baranowski AP, Dinis-Oliveira P, Elneil S, Hughes J, Messelink EJ, van Ophoven A, Williams AC., European Association of Urology. The 2013 EAU guidelines on chronic pelvic pain: is management of chronic pelvic pain a habit, a philosophy, or a science? 10 years of development. Eur Urol. 2013 Sep;64(3):431-9. [PubMed]
- Potts JM, Payne CK. Urologic chronic pelvic pain. Pain. 2012 Apr;153(4):755- 758. [PubMed]
- Learman LA, Gregorich SE, Schembri M, Jacoby A, Jackson RA, Kuppermann M. Symptom resolution after hysterectomy and alternative treatments for chronic pelvic pain: does depression make a difference? Am J Obstet Gynecol 2011;204:269.e1–9. (Level II-2)
- Williams RE, Hartmann KE, Sandler RS, Miller WC, Savitz LA, Steege JF. Recognition and treatment of irritable bowel syndrome among women with chronic pelvic pain. Am J Obstet Gynecol. 2005;192:761–7. (Level II-3)
- Cheng C, Rosamilia A, Healey M. Diagnosis of interstitial cystitis/bladder pain syndrome in women with chronic pelvic pain: a prospective observational study. Int Urogynecol J 2012;23:1361–6. (LevelII-3)
- Montenegro ML, Mateus-Vasconcelos EC, Rosa e Silva JC, Nogueira AA, Dos Reis FJ, Poli Neto OB. Importance of pelvic muscle tenderness evaluation in women with chronic pelvic pain. Pain Med 2010;11:224–8. (Level II-3)
- Tirlapur SA, Kuhrt K, Chaliha C, Ball E, Meads C, Khan KS. The ’evil twin syndrome’ in chronic pelvic pain: a systematic review of prevalence studies of bladder pain syndrome and endometriosis. Int J Surg 2013;11:233–7.
- Zondervan KT, Yudkin PL, Vessey MP, et al. Chronic pelvic pain in the community—symptoms, investigations, and diagnoses. Am J Obstet Gynecol. 2001;184(6):1149-1155.doi:10.1067/mob.2001.112904





หากปวดรุนแรงเป็นเวลานาน ไม่ควรปล่อยทิ้งไว้เพียงคิดว่าเป็นภาวะปกติของผู้หญิง แนะนำให้พบแพทย์เพื่อทำการรักษา การรักษาขึ้นอยู่กับแพทย์วินิจฉัย