นพ. อัครวิทย์ อัศวศักดิ์สกุล
ศัลยกรรมกระดูกสันหลัง

การสอบถามประวัติจะทำให้เราได้ข้อมูลคร่าว ๆ ในการวินิจฉัย ลักษณะ ตำแหน่ง ระยะเวลาของอาการ กิจกรรมที่กระตุ้นให้เกิดอาการ รวมถึงลักษณะการใช้ชีวิต โรคประจำตัว ล้วนแล้วแต่มีความสำคัญในการพิจารณาทางเลือกการรักษาทั้งสิ้น เพื่อให้เหมาะสมกับความต้องการของผู้ป่วยในแต่ละราย
การตรวจร่างกายจะเป็นการยืนยันการสอบถามประวัติอีกครั้งหนึ่งว่าผู้ป่วยมีปัญหาที่ทำให้แพทย์สงสัยเรื่องของหมอนรองกระดูกทับเส้นประสาทหรือไม่ โดยในการตรวจจะมีการตรวจกระตุ้นให้เกิดอาการ (straight leg raising test), การทดสอบอาการอ่อนแรงของกล้ามเนื้อมัดต่าง ๆ, การตรวจหาตำแหน่งของอาการชาเป็นต้น เพื่อตีกรอบตำแหน่งของปัญหาที่จะสามารถเกิดขึ้นได้
วิธีนี้ถือว่าเป็นทั้งวิธีในการวินิจฉัยและเป็นวิธีรักษา ส่วนมากแพทย์จะใช้ในกรณีที่ทำ MRI แล้วผลออกมาก้ำกึ่ง ยังไม่สามารถระบุตำแหน่งของจุดที่เป็นปัญหาได้ชัดเจน โดยแพทย์จะทำการสอดเข็มโดยใช้ระบบ X-ray ในห้องผ่าตัด (Fluoroscope, C-arm) ช่วยนำร่องเพื่อให้เข็มอยู่ในตำแหน่งที่สงสัย เพื่อที่จะฉีดยาสเตียรอยด์ เพื่อลดการอักเสบของบริเวณนั้นลง ถ้าหากอาการของผู้ป่วยดีขึ้นหลังจากฉีดยา แพทย์ก็จะสามารถยืนยันได้ทันทีว่าจุดนั้นคือจุดที่ทำให้เกิดอาการ นำไปสู่การรักษาขั้นถัดไป แต่ในกรณีที่ฉีดแล้วอาการไม่ดีขึ้นแสดงว่าตำแหน่งดังกล่าว ไม่ได้เป็นตำแหน่งที่ทำให้เกิดอาการ นำไปสู่การหาสาเหตุที่ทำให้เกิดอาการอื่น ๆ

โดยทั่วไปเป้าหมายในการรักษาแบ่งเป็น 2 ประการใหญ่ ๆ ประการแรกคือการรักษาเพื่อบรรเทาอาการ ซึ่งสามารถใช้ได้ดีในผู้ป่วยที่มีอาการไม่รุนแรง ไม่ได้มีการกดทับรากประสาทชัดเจน อาการปวดที่เกิดขึ้นมาจากการอักเสบและการระคายเคือง ซึ่งวิธีก็เช่น
การทานยาในกลุ่ม Gabapentin, Pregabalin จะบรรเทาอาการปวดที่เกิดจากการอักเสบของรากประสาทลงได้ ร่วมกับการให้ยาลดอาการอักเสบในกลุ่ม NSAID จะทำให้อาการปวดที่เกิดจากอาการอักเสบเบาลง โดยปกติการอักเสบจะคงอยู่ประมาณ 2-4 สัปดาห์ ถ้าไม่ได้มีการกระตุ้นด้วยกิจกรรมต่าง ๆ ซ้ำ อาการก็จะเบาลงได้เอง
ประการที่ 2 คือการรักษาที่ต้นเหตุคือนำส่วนที่กดทับและก่อให้เกิดการอักเสบออก หรือก็คือการผ่าตัดนั่นเอง โดยปกติการผ่าตัดมีข้อบ่งชี้คือ
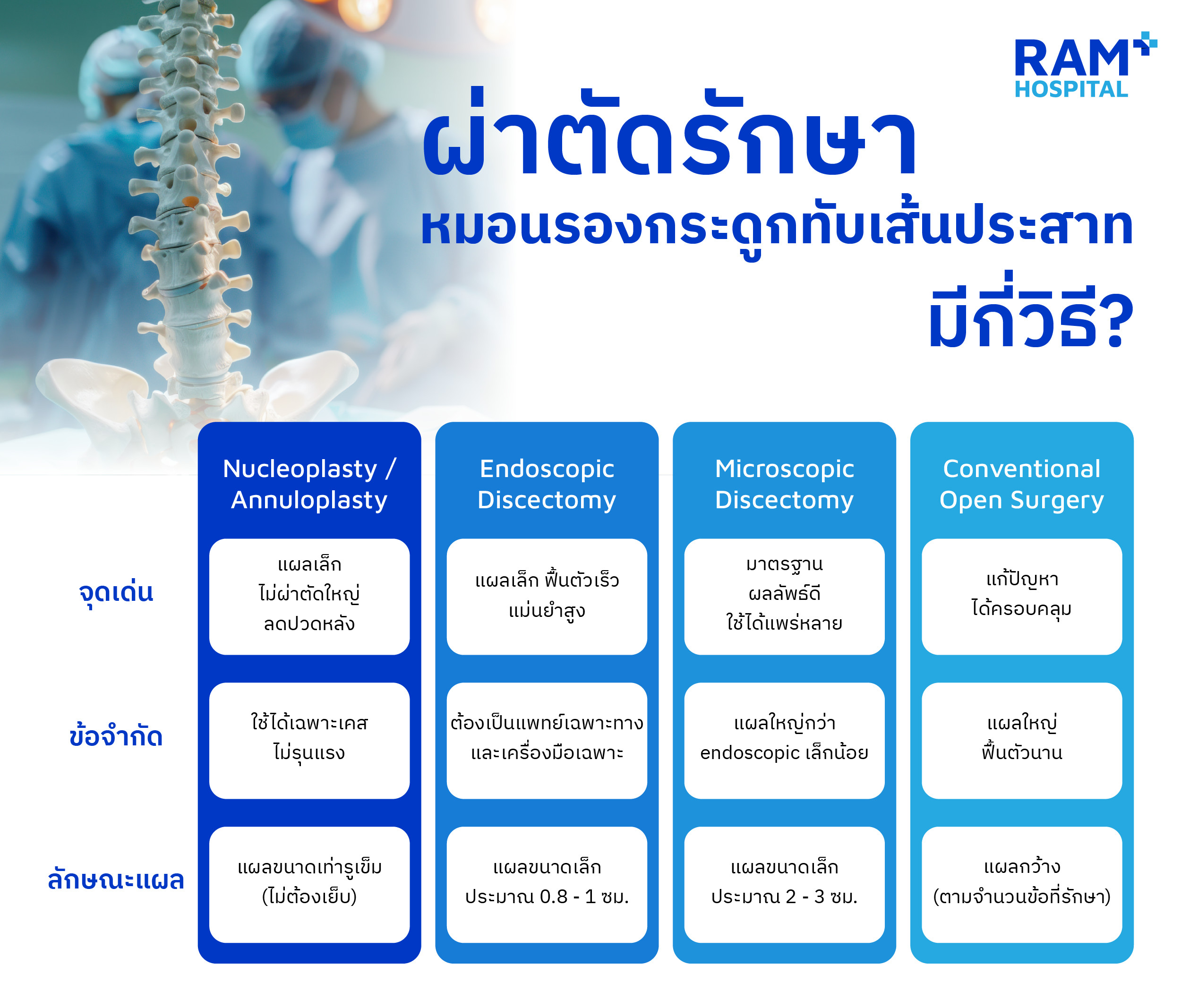
หากผู้ป่วยมีความจำเป็นที่จะต้องรักษาด้วยการผ่าตัด แพทย์ผู้ทำการรักษาจะนำข้อมูลทุกอย่างมาประเมินเพื่อเลือกวิธีการผ่าตัดที่เหมาะสมที่สุดกับคนผู้ป่วยในแต่ละราย ซึ่งอาจจะมีความแตกต่างกันในรายละเอียด วิธีการผ่าตัดเพื่อรักษาหมอนรองกระดูกทับเส้นประสาทในปัจจุบัน มีวิธีหลัก ๆ ดังนี้
ใช้ในผู้ป่วยที่มีผนังของหมอนรองกระดูกแตก, ไส้ในของหมอนรองกระดูกยังไม่ได้มีการทะลักออกมามาก แต่ทำให้เกิดการอักเสบบริเวณด้านหลังของหมอนรองกระดูก ซึ่งคนไข้มักมาด้วยอาการปวดหลังจากการระคายเคืองเส้นประสาทที่เลี้ยงผนังหมอนรองกระดูกเป็นหลัก (discogenic back pain) วิธีการทำคือใช้เข็มสอดเข้าไปจนถึงส่วนของหมอนรองกระดูกที่แตกและมีการอักเสบ โดยใช้ระบบ X-ray ในห้องผ่าตัด (Fluoroscope, C-arm) ช่วยนำร่องเพื่อให้เข็มอยู่ในตำแหน่งที่เป็นปัญหา หลังจากนั้นใช้คลื่นเสียงความถี่สูง (radiofrequency) หรือเลเซอร์ เพื่อสลายเนื้อเยื่อที่มีการอักเสบ และทำลายเส้นประสาทที่เลี้ยงผนังหมอนรองกระดูก (sinuvertebral nerve) ส่วนที่ทำให้เกิดอาการ ก็จะช่วยลดอาการปวดหลังลงได้
วิธีนี้เป็นวิธีที่กำลังจะก้าวขึ้นมาเป็นมาตรฐานในปัจจุบันแทนที่การใช้ microscope โดย ณ ปัจจุบันด้วยวิธีนี้สามารถที่จะจัดการกับหมอนรองกระดูกส่วนที่ปลิ้นกดทับรากประสาทออกได้แทบทุกแบบ ขึ้นกับความเชี่ยวชาญของศัลยแพทย์โดยวิธีนี้มี 2 รูปแบบใหญ่ ๆ คือ
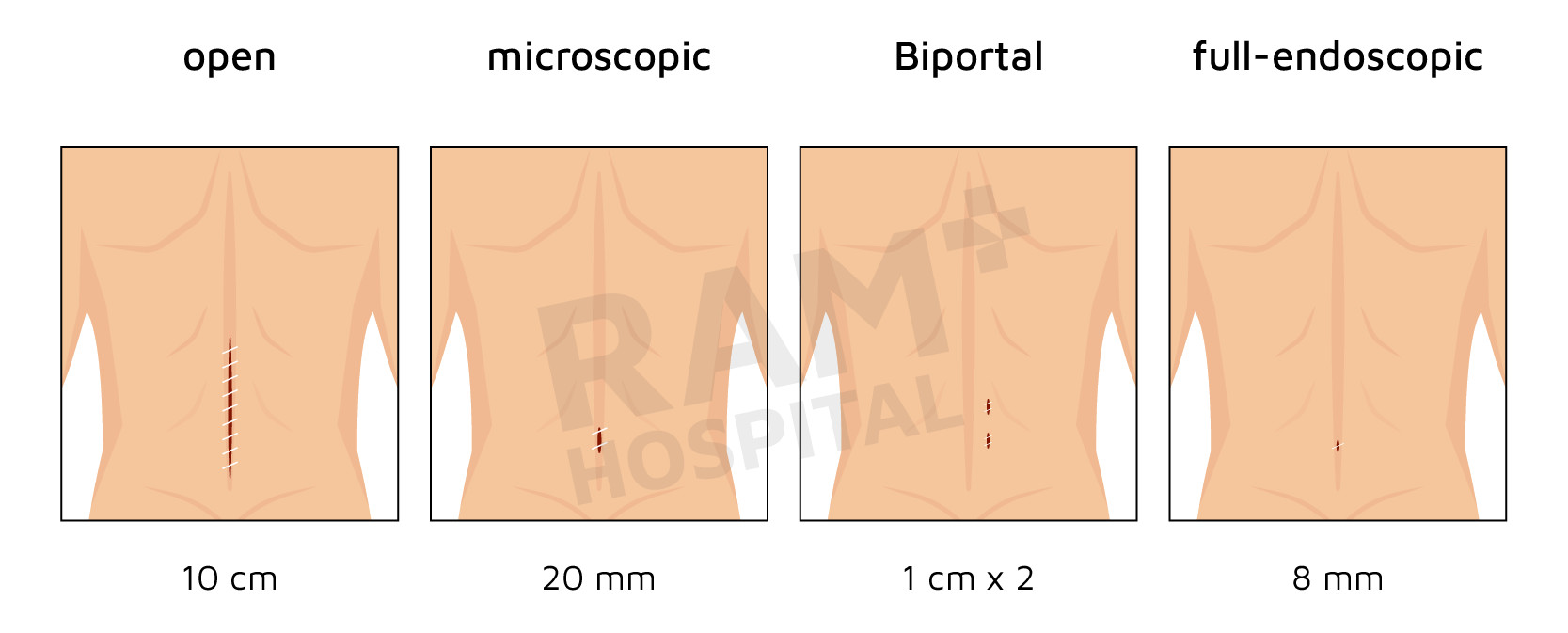
Full-endoscopic discectomy (เป็นวิธีการรักษาหลักที่ใช้ในโรงพยาบาลรามคำแหง) ซึ่งจะเป็นการลงแผล 1 ซม. แผลเดียวแล้วทำการสอดกล้องเข้าไปมอง และสอดเครื่องมือผ่านตัวกล้องเพื่อคีบหมอนรองกระดูกส่วนที่มีปัญห
Unilateral Biportal Endoscopic discectomy วิธีนี้จะลงแผลทั้งหมด 2 แผล โดยแผลหนึ่งจะเป็นแผลที่สอดกล้องเข้าไปมอง ส่วนอีกแผลหนึ่งจะเป็นแผลที่สอดเครื่องมือเข้าไปทำงานในแบบเดียวกัน
ทั้ง 2 วิธีไม่มีความแตกต่างกันในแง่ของผลการรักษา และจากการวิจัยผล ณ ปัจจุบันผลของการรักษาด้วยวิธีนี้สามารถเทียบเคียง หรือในบางงานวิจัยดีกว่าการผ่าตัดโดยใช้กล้อง microscope ข้อเสียของวิธีนี้คือ ศัลยแพทย์ผู้ทำการผ่าตัดจะต้องมีความชำนาญในการใช้กล้องซึ่งใช้ทักษะที่แตกต่างกันกับการผ่าตัดแบบปกติ และเครื่องมือของกล้อง endoscope ยังไม่ได้มีในทุกโรงพยาบาลทำให้ในหลายโรงพยาบาลยังไม่สามารถใช้วิธีนี้เป็นทางเลือกในการรักษาได้
ในอดีตการผ่าตัดโดยใช้กล้อง endoscope เคยถูกจำกัดอยู่แค่การรักษาโรคหมอนรองกระดูกทับเส้นประสาท แต่ในปัจจุบันด้วยเครื่องมือ และความสามารถของศัลยแพทย์ที่พัฒนาขึ้น ทำให้แพทย์สามารถใช้ endoscope ในการจัดการปัญหาอื่น ๆ ได้อีกมาก เช่น ช่องไขสันหลังตีบ, หมอนรองกระดูกคอทับเส้นประสาท-ไขสันหลัง, กระดูกสันหลังไม่มั่นคงที่มีความจำเป็นที่จะต้องเชื่อมข้อ, รวมถึงการผ่าตัดแก้ไขในจุดที่มีปัญหาซ้ำหลังจากที่เคยมีการผ่าตัดมาแล้ว เป็นต้น
วิธีนี้เป็นวิธีมาตรฐานที่ใช้อยู่ในปัจจุบัน โดยใช้กล้อง microscope เพื่อขยายพื้นที่ในการผ่าตัดทำให้ศัลยแพทย์เห็นบริเวณที่มีปัญหาได้ชัดเจน รวมถึงลดขนาดแผลจากการผ่าตัดเปิดแบบปกติลงได้ ข้อดีของวิธีนี้คือได้ผลการรักษาที่ดี และสามารถทำได้แทบทุกโรงพยาบาล ถ้ามีความจำเป็นที่จะต้องทำการยึดกระดูกสันหลังและเชื่อมข้อ ก็สามารถทำได้เช่นกัน
ปัจจุบันบทบาทของการผ่าตัดเปิดแบบปกติสำหรับการรักษาหมอนรองกระดูกทับเส้นประสาทลดน้อยลงเป็นอย่างมาก การผ่าตัดในลักษณะนี้ จะพิจารณาใช้ในกรณีที่เป็นการผ่าตัดเพื่อแก้ไขการผ่าตัดเดิม, มีปัญหาอื่น ๆ ของกระดูกสันหลังร่วมด้วยหลายจุด เป็นต้น
ผลของการรักษาไม่ว่าจะด้วยวิธีใดก็ให้ผลการรักษาที่ดี อยู่ที่ 90% ขึ้นไป ณ ปัจจุบัน โอกาสที่จะผ่าตัดแล้วเดินไม่ได้หรือเป็นอัมพาตแบบที่ผู้ป่วยโดยมากกังวลมีโอกาสเกิดขึ้นต่ำมาก ๆ จึงไม่น่ากังวลแต่อย่างใด
ในกรณีที่เกิดปัญหาแล้วไม่ได้รับการรักษา ถ้าอาการไม่มาก ไม่ทับเส้นประสาทรุนแรง อาการอาจเบาลงได้จากการอักเสบที่ลดลง แต่ถ้าในกรณีที่การทับรุนแรง การไม่รับการรักษาอาจก่อให้เกิดกล้ามเนื้ออ่อนแรงถาวร เดินได้ลำบาก, เส้นประสาทเสียหายถาวรทำให้เกิดอาการชาตลอดเวลาแม้เข้ารับการรักษาในภายหลัง หรือมีอาการปวดเรื้อรังได้ ดังนั้นผู้ป่วยที่มีอาการปวดร้าวลงขา หรือมีอาการชาหรืออ่อนแรง ควรเข้ารับการตรวจวินิจฉัยเพื่อรับการรักษาที่เหมาะสม
หากมีอาการปวดหลังร้าวลงขา หรือมีอาการชา อ่อนแรง ควรเข้ารับการตรวจวินิจฉัยโดยแพทย์เฉพาะทาง