นพ. อัครวิทย์ อัศวศักดิ์สกุล
ออร์โธปิดิกส์, ศัลยกรรมกระดูกสันหลัง, ศัลยกรรมส่องกล้องกระดูกและข้อ, ศัลยกรรมส่องกล้องกระดูกสันหลัง


หมอนรองกระดูกสันหลังทับเส้นประสาทส่วนเอว เป็นหนึ่งในสาเหตุสำคัญที่ก่อให้เกิดอาการปวดหลังด้านล่างร้าวลงขา ซึ่งในทางการแพทย์เราจะเรียกกลุ่มอาการนี้ว่า Lumbar radiculopathy หรือ Sciatica โรคนี้เราได้ยินกันบ่อยขึ้นมากในปัจจุบัน แต่เราอาจจะยังไม่เข้าใจกลไกในการเกิดโรค, ลักษณะของกระดูกสันหลังและหมอนรองกระดูก จนไปถึงวิธีการวินิจฉัยและตรวจรักษา จนทำให้ความเข้าใจในตัวโรคค่อนข้างที่จะคลุมเครือ บทความนี้จึงมีจุดประสงค์ให้เราทุกคนมีความเข้าใจและสามารถที่จะตัดสินใจไปพบแพทย์ รวมถึงการเลือกการรักษาที่เหมาะสมร่วมกันกับแพทย์ได้อย่างมีประสิทธิภาพ
โดยปกติหมอนรองกระดูกสันหลังทับเส้นประสาทส่วนเอว พบได้ประมาณ 1-3% ของประชากร โดยพบในช่วงอายุประมาณ 30-50 ปี ผู้ชายพบได้มากกว่าผู้หญิงเล็กน้อย และส่วนพบได้มากที่สุดคือหมอนรองกระดูกสันหลังส่วนเอว (Lumbar) ระหว่างข้อที่ 4 และ 5 (L4-5) และรองลงมาคือหมอนรองกระดูกสันหลังส่วนเอวระหว่างข้อที่ 5 และกระเบนเหน็บ (Sacrum) ข้อที่ 1 (L5-S1)
กระดูกสันหลังเป็นอวัยวะที่ทำหน้าที่หลักคือเป็นแกนกลางของตัวเราและรับน้ำหนักภายในโพรงของกระดูกสันหลังยังเป็นที่อยู่ของไขสันหลัง (spinal cord) และรากประสาท (spinal nerve root) ที่ทำหน้าที่เป็นสายไฟใหญ่ในการถ่ายทอดคำสั่งจากสมองลงมาที่แขน-ขา และอวัยวะต่าง ๆ นั่นหมายความว่ากระดูกสันหลังในอีกหน้าที่หนึ่งนอกจากการรับน้ำหนัก ก็คือการทำหน้าที่เป็นเกราะปกป้องไขสันหลัง และรากประสาทด้วยเช่นกัน
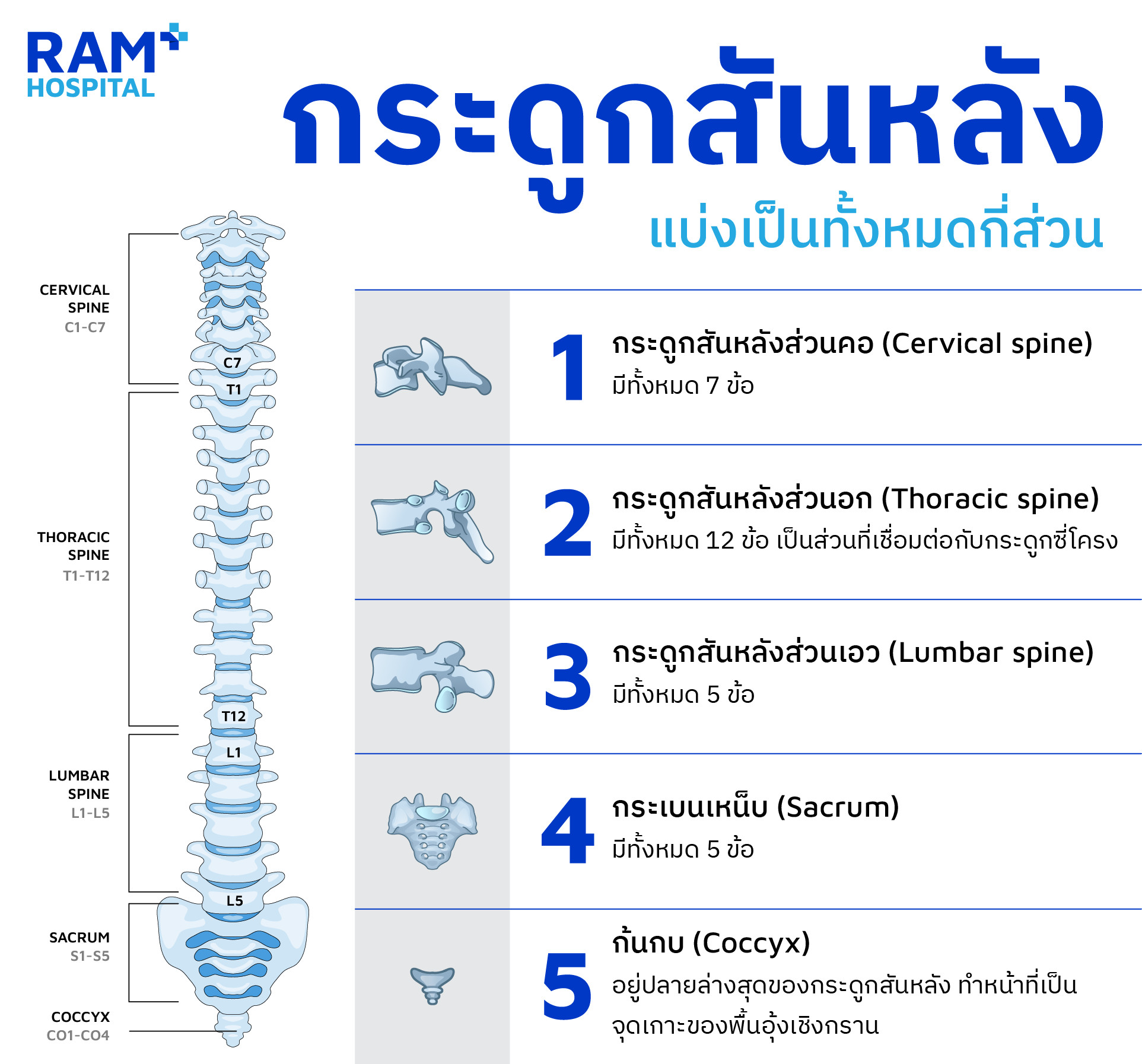
ในบทความนี้เราจะเน้นไปที่กระดูกสันหลังส่วนเอว และกระเบนเหน็บ เนื่องจากปัญหาของกระดูกสันหลังในแต่ละส่วนแตกต่างกันทั้งอาการ การวินิจฉัย และการรักษา จึงขอแยกพูดไว้ในบทความอื่นต่อ ๆ ไป
ตามโครงสร้างปกติ กระดูกสันหลังส่วนเอวจะประกอบไปด้วยกระดูกทั้งหมด 5 ข้อ (L1 - L5) ซึ่งเชื่อมต่อกับกระดูกกระเบนเหน็บข้อที่ 1 (S1) ระหว่างปล้องกระดูกจะมีหมอนรองกระดูกคั่นอยู่ ซึ่งหมอนรองกระดูกนี้ จะเป็นส่วนหลักหนึ่งในสาม ที่ทำหน้าที่รับน้ำหนัก, ดูดซับแรง ของกระดูกสันหลังในแต่ละข้อ และช่วยให้กระดูกสันหลังมีความยืดหยุ่นสามารถเคลื่อนไหว ก้ม-เงย และบิดเอี้ยวตัวได้ อีก 2 ส่วนที่เหลือคือข้อทางด้านหลังของกระดูกสันหลัง (Facet joint) ซึ่งจะอธิบายละเอียดอีกครั้งในบทความเรื่องช่องไขสันหลัง - รากประสาทตีบแคบ (Spinal stenosis)
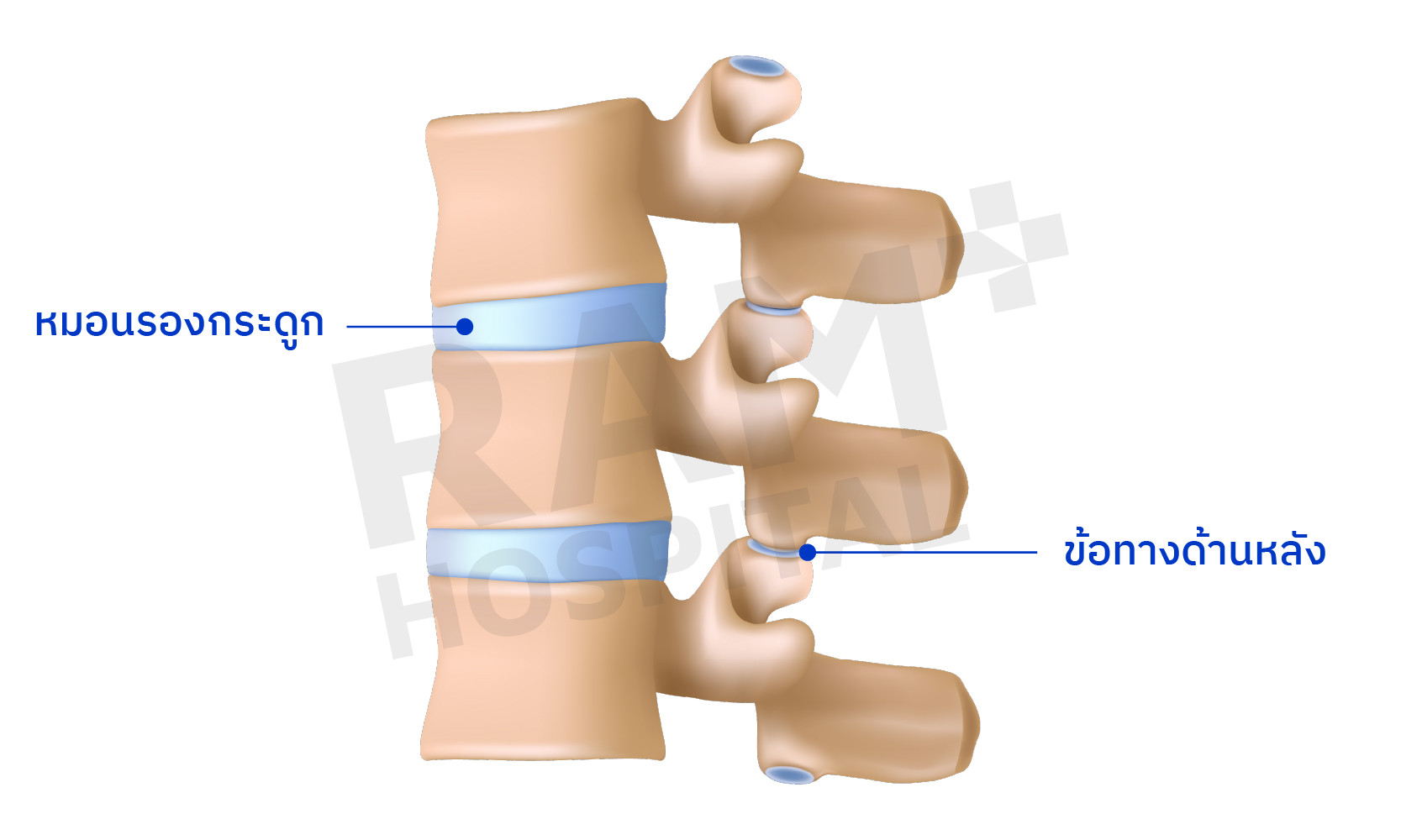
ส่วนรับน้ำหนักอื่น ๆ ที่ทำหน้าที่รับน้ำหนักตัวของเราเพิ่มเติม ได้แก่ กล้ามเนื้อแกนกลางลำตัว และเส้นเอ็นต่าง ๆ รอบกระดูกสันหลัง ซึ่งทำให้การรักษาในปัจจุบันได้พยายามลดการบาดเจ็บของเนื้อเยื่อโดยรอบลง เพื่อที่จะหลีกเลี่ยงปัญหาที่ส่งผลกระทบต่อความสามารถในการรับน้ำหนักของกระดูกสันหลัง
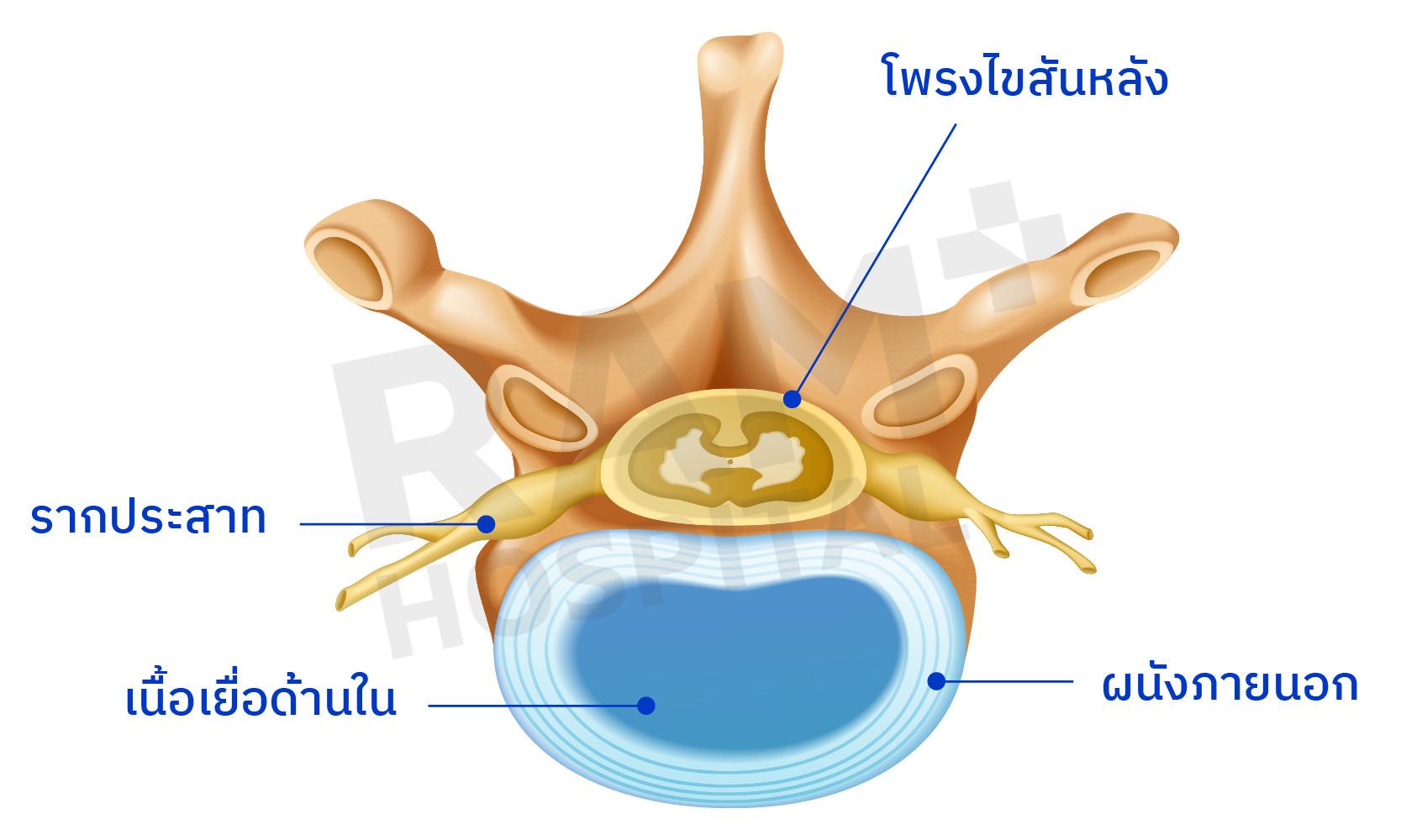
หมอนรองกระดูกของเราจะประกอบไปด้วยผนังภายนอก (Annulus fibrosus) ซึ่งเป็นเส้นใยด้านนอกที่แข็งแรง ทำหน้าที่รักษาโครงสร้างของหมอนรองกระดูก และไส้ที่อยู่ด้านใน (Nucleus pulposus) มีลักษณะคล้ายเจล มีปริมาณน้ำเป็นส่วนประกอบสูง ทำหน้าที่กระจายแรงกด ให้นึกภาพเหมือนเจลลี่สอดไส้จะทำให้นึกภาพตามได้ง่ายขึ้น หากผนังของเจลลี่มีรอยแตกได้ ภายในก็สามารถที่จะทะลักออกมาภายนอกได้ ด้านหลังของหมอนรองกระดูกจะเป็นตำแหน่งของโพรงไขสันหลัง (Spinal canal) ซึ่งมีไขสันหลัง และรากประสาท (Nerve root) อยู่ภายใน
หากหมอนรองกระดูกมีการแตกและไส้ภายในทะลักออกมาด้านหลัง ก็จะสามารถกดทับเส้นประสาทจนทำให้เกิดอาการอ่อนแรงและชา, ก่อให้เกิดการอักเสบซึ่งจะเป็นสาเหตุหลักที่ทำให้เกิดอาการปวดได้ ให้ลองนึกภาพเหมือนกับเวลาที่เราบีบสิวดู จะทำให้เข้าใจได้ง่ายขึ้น
สาเหตุ และความเสี่ยง ที่ทำให้เกิดโรคนี้ ไม่สามารถบอกได้ชัดเจนนักถ้าไม่ได้เกิดขึ้นโดยเฉียบพลัน เช่น เกิดอุบัติเหตุ หรือขยับผิดท่าแล้วมีอาการทันที แต่โดยรวมมักเกิดจาก 3 ประการนี้ได้แก่
ในปัจจุบัน โรคทุกโรคล้วนมีความเกี่ยวข้องกับพันธุกรรมทั้งสิ้น หมอนรองกระดูกทับเส้นประสาทก็เช่นเดียวกัน พันธุกรรมที่แตกต่างกันในแต่ละบุคคลก็ทำให้ความแข็งแรงของโครงสร้างของหมอนรองกระดูกมีความแตกต่างกันได้
พอเรานำทั้ง 3 ปัจจัยนี้มารวมกัน ในหลายกรณีทำให้เราไม่สามารถฟันธงได้ 100% ว่าสาเหตุที่แท้จริงในการเกิดหมอนรองกระดูกทับเส้นประสาทในผู้ป่วยแต่ละรายคืออะไรแน่นอน

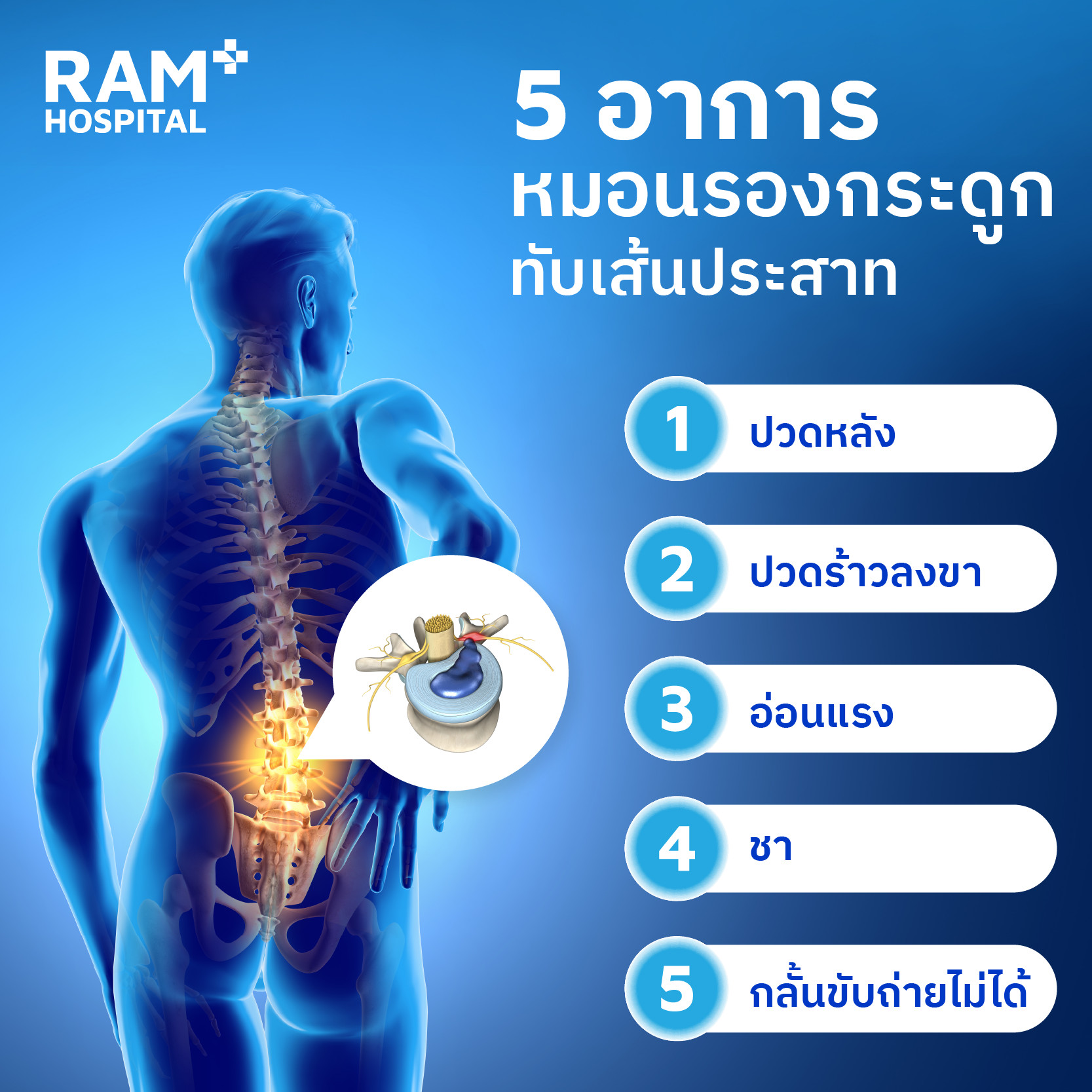
อาการที่ผู้ป่วยจะสามารถรู้สึกได้ ขึ้นกับตำแหน่งของหมอนรองกระดูกที่แตก มีไส้ทะลัก และตำแหน่งของเส้นประสาทที่ถูกทับ แต่อาการหลัก ๆ ที่สามารถสังเกตได้เองคือ
อาการปวดหลังในหมอนรองกระดูกทับเส้นประสาทสามารถเกิดขึ้นได้จากหลายปัจจัย
อาการปวดร้าวลงขาเป็นคำพูดโดยรวม จริง ๆ แล้วอาการปวดอาจปวดได้ตั้งแต่ปวดตรงสะโพก ไล่ลงไปถึงเข่า ลงไปที่เท้า ไล่ตามแนวของรากประสาทที่มีปัญหากดทับ ซึ่งรากประสาทแต่ละเส้นก็เลี้ยงขาต่างบริเวณกัน ถ้าผู้ป่วยสามารถบอกได้อย่างชัดเจนว่าบริเวณใด ก็จะทำให้แพทย์สามารถวินิจฉัยได้แม่นยำขึ้น อาการปวดลงขาต้นเหตุมีอยู่ 2 อย่าง อย่างแรกคือการระคายเคืองที่เกิดจากการอักเสบรอบ ๆ รากประสาทจากหมอนรองกระดูกที่ปลิ้นออกมา (Chemical radiculitis) อย่างที่ 2 เกิดจากการกดรากประสาทโดยตรง (Mechanical compression)
อาการอ่อนแรงโดยส่วนมากเกิดจากการกดทับรากประสาทโดยตรง ซึ่งการอ่อนแรงของกล้ามเนื้อในแต่ละมัด ก็จะสะท้อนระดับ และตำแหน่งของรากประสาทที่ถูกกดทับ
ส่วนมากอาการชาจะมาพร้อม ๆ กับอาการอ่อนแรง สามารถเกิดได้จากการอักเสบทำให้เกิดสัญญาณกวนเกิดขึ้นบริเวณรากประสาท หรือในกรณีนึงที่รุนแรงกว่าคือมีการเสียหายของรากประสาทที่เกิดการกดทับ เวลาที่รากประสาทถูกกดทับ เส้นเลือดที่เลี้ยงอยู่รอบ ๆ รากประสาทก็จะถูกทับไปด้วยเช่นกัน การกดทับเป็นเวลานาน ๆ จะทำให้รากประสาทอยู่ในภาวะขาดเลือด ทำให้เกิดการฝ่อตัวของรากประสาทได้ ซึ่งเมื่อรากประสาทฝ่อแล้ว การรักษาที่จะทำให้รากประสาทฟื้นในภายหลังโอกาสที่จะสำเร็จต่ำมาก ๆ จึงอาจเกิดปัญหาเรื่องชาหรืออ่อนแรงถาวรได้
อาการนี้เกิดจากการที่รากประสาทถูกกดทับรุนแรง หรือถูกกดทั้งแผง (cauda equina syndrome) ถ้าหากมีอาการนี้ถือว่าเป็นภาวะเร่งด่วน เพื่อผลการรักษาที่ดีที่สุดเราจะต้องนำเอาส่วนที่กดทับรากประสาทออกให้ได้ภายใน 48 ชั่วโมง มิเช่นนั้นรากประสาทอาจมีการฝ่อถาวร ทำให้ผู้ป่วยไม่สามารถควบคุมการปัสสาวะ-อุจจาระได้
แล้วแพทย์วินิจฉัยอย่างไร และมีทางเลือกการรักษาอะไรบ้าง อ่านต่อได้ที่: https://www.ram-hosp.co.th/th/news_detail/2910