SRISUPA LAOPAKORN, M.D.
Gynecologic Oncology Gynecologic Laparoscopic Surgery Sexual Medicine


女性慢性盆腔疼痛 被定义为由盆腔器官引起并持续 6 个月以上的盆腔区域疼痛1(盆腔器官包括阴道、宫颈、子宫、膀胱、尿道、直肠和肌肉)。疼痛可能是持续性的、间歇性的或反复发作的。有时可能与月经周期、饮食、排尿或性行为有关。
长期来看,这种情况可能导致焦虑、恐惧和压力,影响工作、学习、家庭和日常生活。因此,获得准确的诊断和多学科团队的妥善护理至关重要。

纤维肌痛、慢性肌肉疼痛、姿势综合征和腹壁综合征。
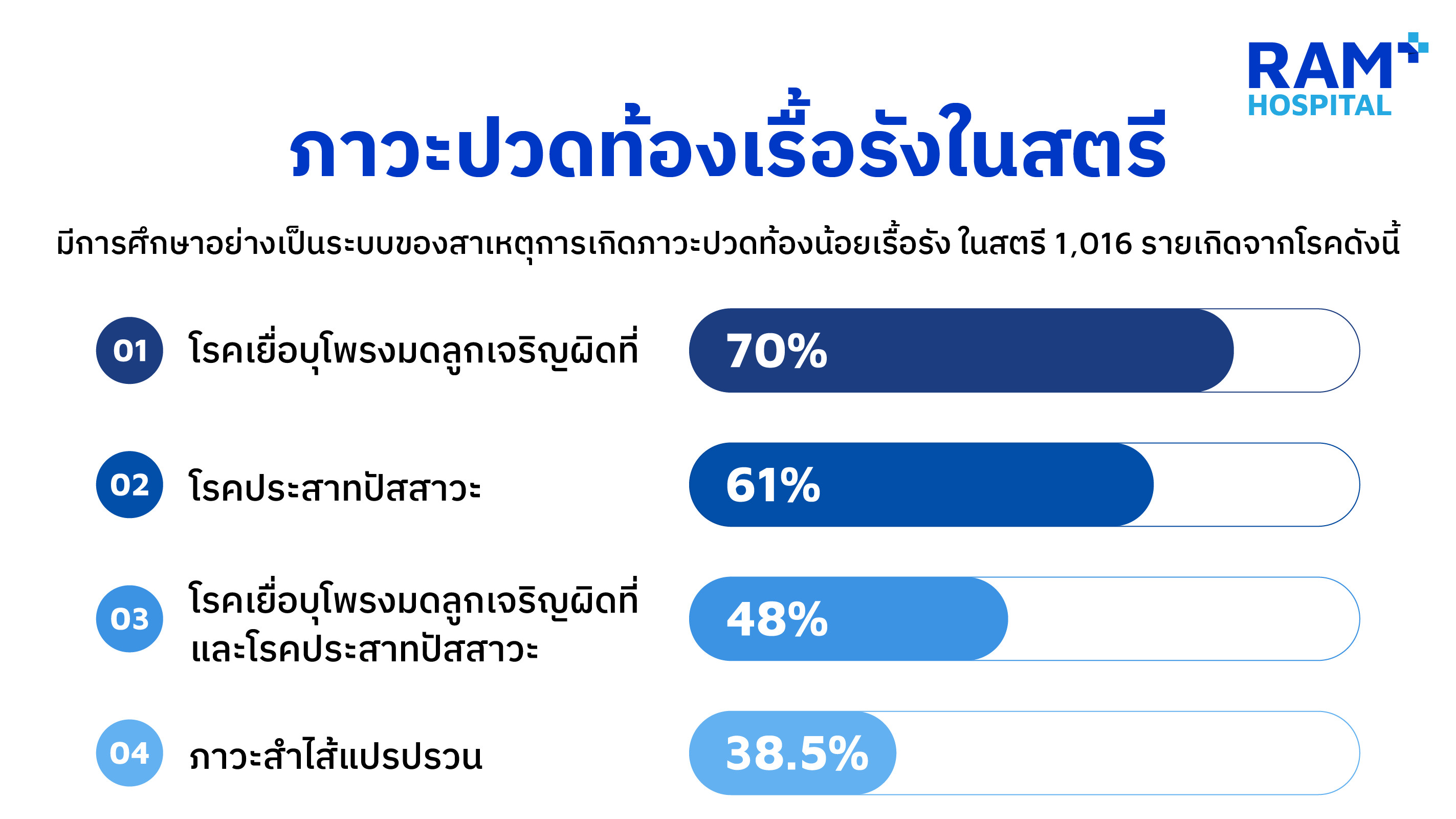
女性慢性盆腔疼痛的患病率约为 20%-60%。4-7 一项针对 1,016 名女性的系统评价发现,原因包括子宫内膜异位症 (70%)、膀胱疼痛综合征 (61%),其中 48% 的患者同时患有这两种疾病。8 一些报告还发现 38.5% 的病例患有肠易激综合征。9
女性慢性盆腔疼痛的诊断
由于这种情况通常涉及多个并发原因,初次就诊时的诊断可能具有挑战性。患者应定期随访。因此,详细的病史采集、体格检查和诊断测试至关重要,并需由多学科团队进行治疗。
盆腔检查及初步实验室测试包括:

治疗的目标是缓解疼痛并提高患者的生活质量。由于慢性盆腔疼痛可能由多种因素引起,治疗方案多种多样。
如果您长时间经历剧烈疼痛,请不要忽视它或认为这是女性的正常现象。我们建议咨询医生,根据专业诊断进行治疗。